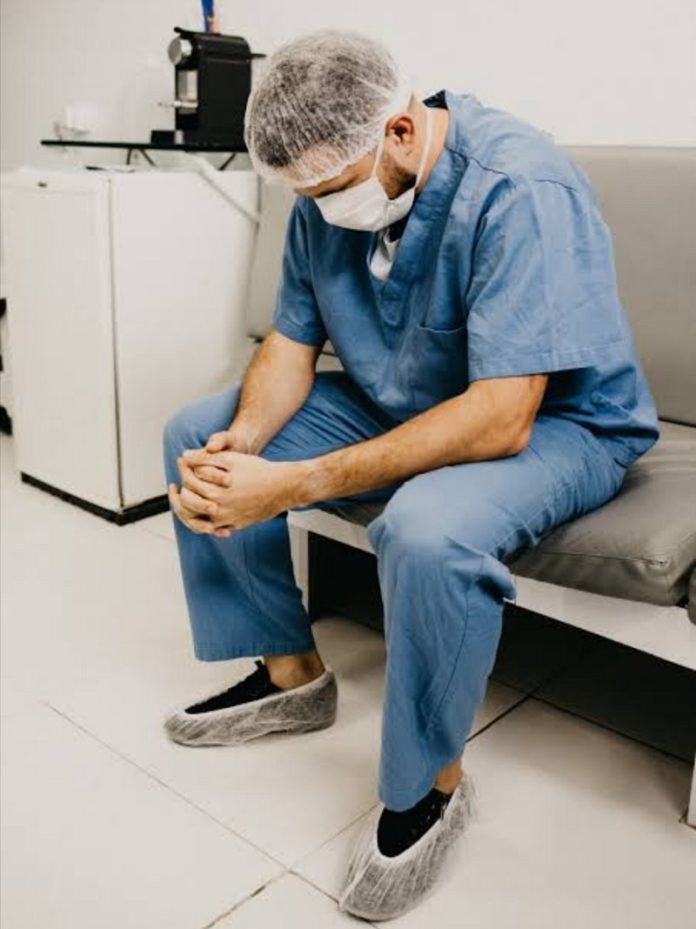
Cd. Victoria, Tamaulipas. – La pandemia provocada por el coronavirus 2019 (SARS-Cov-2), provocó una emergencia de salud pública internacional. Representó un desafío para los sistemas de salud, sistemas que en muchos países se vieron fácilmente rebasados, expone el especialista en neurologia Luis Carlos Ortega Tamez.
Puntualiza que a más de un año de iniciada, y de hablar ya del tercer rebrote de la pandemia, poco interés se ha tenido en la salud mental del personal que atiende y asiste a pacientes sumamente graves (enfermeras, médicos, técnicos en diversas áreas médicas, personal de intendencia y mantenimiento), todos de una u otra forma se involucran en la evolución del enfermo crítico.
En un artículo publicado en sus redes sociales, detalla que el personal de primera línea en la atención de pacientes con COVID, ha estado sometido al estrés por diferentes circunstancias: enfrentar a un padecimiento desconocido; miedo a contraer la enfermedad y ser el conducto para que ésta llegue a su familia:
” También a escases de personal lo que incrementó de manera abrupta el trabajo, en muchos casos obligando que personal no capacitado en la atención de pacientes graves se involucrara en su cuidado; escases de medicamentos e insumos, lo que los obliga a atender pacientes severamente graves con recursos limitados y muchas veces inadecuados, con el dilema ético que esto conlleva”.
Marca que experimentar el angustiante sufrimiento respiratorio y el aislamiento del enfermo; presenciar la muerte masiva de pacientes e incluso de compañeros; en muchas ocasiones el rechazo social que los consideraba un riesgo de transmisión de la enfermedad para su comunidad:
“Pero que al mismo tiempo mostraba escasa empatía y poca solidaridad con las medidas sanitarias preventivas; los estrictos requerimientos de bioseguridad, la incomodidad del equipo de protección que los somete a varias horas de trabajo en condiciones laborales extremas; la carencia de equipo de seguridad suficiente y la necesidad de hacer el gasto económico para proveerse del equipo necesario; la necesidad de mantenerse durante las jornadas laborales en estado de hipervigilancia constante para no contaminarse, etcétera”.
Son muchos los factores y las circunstancias que ponen a prueba los mecanismos emocionales de: manejo, regulación y adaptación a un ambiente laboral cambiante del personal de salud.
A esto habría que agregar los estresores laborales previos a la pandemia: carga de trabajo, salarios bajos, conflictos laborales y de organización.
Lo anterior vuelve al personal de salud altamente vulnerable para presentar síntomas físicos y emocionales de estrés, lo que incrementa la posibilidad de cometer errores, en algunos casos de consecuencias fatales.
Además las mujeres (sobre todo embarazadas o con hijos) que representan la mayoría del personal involucrado en la atención de estos pacientes, son más susceptibles a presentar una sumatoria de factores biológicos y sociales para tener alguna afección de salud mental.
Señala que a un grupo particularmente susceptible y al que se le da mínima atención es al personal no médico (mantenimiento, intendencia, cocina), personal que por su formación y actividad laboral, no tiene la preparación para el manejo de situaciones de alto impacto emocional, pero que invariablemente convive e interactúa con el paciente gravemente enfermo. Vive la angustia, el dolor o la muerte desde su muy particular idiosincrasia. Si para el personal médico, la pandemia ha sido emocionalmente devastadora, más aún lo es, para el personal no médico.
Explica que los trastornos emocionales surgen cuando una persona enfrenta una situación estresante por un tiempo prolongado, o ésta es de mayor intensidad a la esperada y por lo tanto se vuelve difícil de manejar. En el caso de la pandemia ambas situaciones están presentes, esto provoca que las reacciones emocionales y conductuales se tornen persistentes, lo que contribuye a la aparición de síntomas de ansiedad o depresión.
Entre los síntomas más frecuentemente presentados están: sentimiento de tristeza, desesperanza o no disfrutar cosas placenteras. Llanto sin motivo aparente. Preocupación contínua, ansiedad y tensión mental. Trastornos del sueño. Conductas alimentarias como la falta de apetito o atracones de alimento.
Asi como dificultad para concentrarse. Deseos de morir o conductas autolesivas. Abuso de sustancias: alcohol, tabaco, estimulantes o ansiolíticos. Síndrome de estrés postraumático: pensamientos intrusivos frecuentes (sueños y/o recuerdos muy vívidos). Conductas evitativas.
Alteraciones en la cognición y el estado de ánimo (problemas de memoria, distorsiones del pensamiento), alteraciones del estado de alerta y de reacción (problemas para dormir, conductas impulsivas, irritabilidad). Sentimientos de desesperanza, vergüenza o desesperación. Problemas en las relaciones sociales.
La pandemia podra ser controlada, pero los problemas de salud mental en el personal que vivió esta urgencia sanitaria persistiran en el mediano y largo plazo, por eso es prioritario detectar comportamientos indicativos de alteraciones en la salud mental e implementar estrategias que propicien su resolución.